Frau Friedmann digitalisiert das Auge
 Bild: Vanessa Laspe.
Bild: Vanessa Laspe.„Die Welt ist so schön bunt!“, sagt Prof. Elfriede Friedmann und blickt aus dem Fenster ihres Büros im AVZ. Der Rahmen ist orange, die Blätter der Bäume leuchten an diesem heißen Sommertag in sattem Grün. „Es ist doch schade, wenn man sie nicht mit gesunden Augen sehen kann." Für Menschen mit Augenkrankheiten bietet die Welt oft ein trüberes Bild. Genau hier setzt die Arbeit der Mathematikerin und ihres Teams an. Ihr Spezialgebiet: Numerik und mathematische Modellbildung. Das klingt zunächst wenig nach Medizin – lässt sich aber hervorragend auf medizinische Fragestellungen anwenden und könnte der Augenheilkunde neue Perspektiven eröffnen.
 Bild: Elfriede Friedmann.
Bild: Elfriede Friedmann.Ein virtuelles Auge für die medizinische Forschung
Friedmanns Forschungsgruppe hat ein virtuelles Modell des menschlichen Auges entwickelt, das auf mathematischen Modellen und Algorithmen basiert. Dieser „digitale Zwilling“ simuliert die Physiologie des Auges und unterstützt die Erforschung von Krankheiten wie dem Grünen Star (Glaukom) sowie deren Behandlung. Beim Glaukom ist oft das Gewebe verstopft, durch das das Kammerwasser abfließt. Der dadurch steigende Augeninnendruck schädigt den Sehnerv. Betroffene spüren keine Schmerzen, verlieren jedoch teilweise oder vollständig ihr Sehvermögen. Standardtherapien wie Augentropfen, Stents oder eine Operation, die einen künstlichen Abflusskanal für das Kammerwasser schafft (Trabekulektomie), sollen den Druck senken.
Am personalisierten virtuellen Auge kann Friedmann simulieren, welche Therapie am geeignetsten ist, wie viele Stents den Augeninnendruck um einen bestimmten Wert senken, an welcher Position sie platziert werden sollten, wie groß der Schnitt bei einer Trabekulektomie sein muss oder wie sich Wirkstoffe in der Vorder-, Hinterkammer und im Glaskörper im Verlauf der Zeit verteilen – und vor allem: welche dieser Möglichkeiten für den individuellen Patienten schneller oder besser wirken. Der Glaskörper zum Beispiel besteht zu 98 Prozent aus Wasser und bis zu 0,1 Prozent aus Hyaluronsäure, eingebettet in ein feines Kollagennetz. Diese besondere Zusammensetzung macht ihn gelartig und durchsichtig. Diese komplexen Eigenschaften am Computer nachzubilden erfordert tiefe Kenntnisse der Mathematik und großes Geschick im Programmieren.
Für erste geometrische Modelle der Anatomie reicht noch Schulmathematik: Parabeln und Exponentialfunktionen genügen, um die Grundform und Anordnung der Augenbestandteile zu beschreiben. „Die Herausforderung lag darin, diese starre Geometrie mit Leben zu füllen. Dafür brauchen wir dann höhere Mathematik“, erklärt die Professorin. Dazu zählen partielle Differentialgleichungen und Kontinuumsmechanik einschließlich Strömungsmechanik und Elastizitätstheorie – alles Inhalte eines Mathematikstudiums.
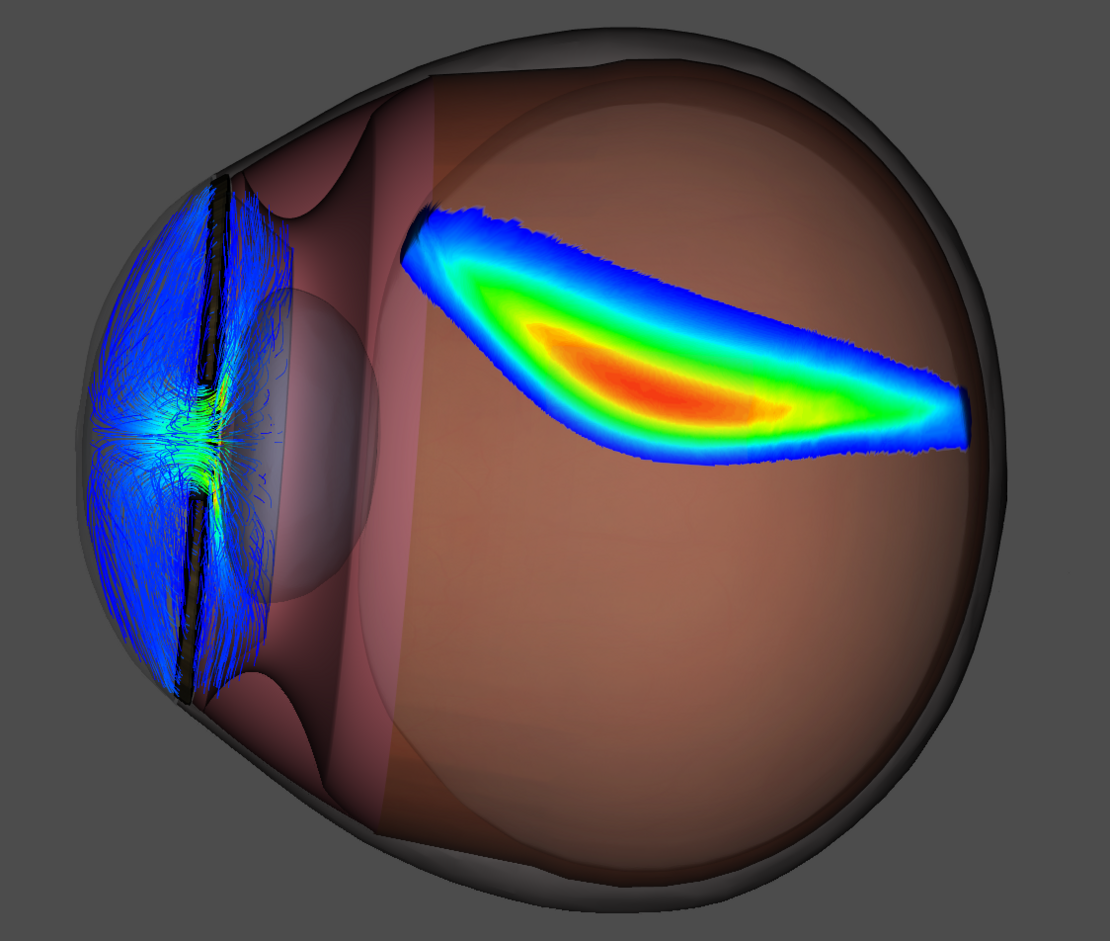 Bild: Elfriede Friedmann.
Bild: Elfriede Friedmann. Reale Daten als Schlüssel zum Erfolg
Wesentlich für das Modell sind auch physiologische Daten echter menschlicher Augen. Als junge Forscherin konnte Friedmann im Labor mitarbeiten und so die Eigenschaften direkt sehen, die sie später mathematisch abbilden wollte. Mithilfe von Ultraschalluntersuchungen an Augen von Körperspendern ermittelte sie gemeinsam mit Ärztinnen, Ärzten und Biologen Parameter wie Viskosität und Elastizität verschiedener Regionen des Glaskörpers. Das daraus entwickelte Modell ist so einzigartig, dass es in Europa und seit 2023 auch in den USA patentiert ist.
Verständigung zwischen Disziplinen
Die Sprache der Biologie und Medizin erlernte Friedmann schon früh am Zentrum für Wissenschaftliches Rechnen in Heidelberg. Ein zufälliger Kontakt zu einem Augenarzt führte sie zu einem Gespräch in der dortigen Universitätsklinik, bei dem sie ihre Idee für mathematische Modelle in der Augenheilkunde vorstellte – und in nur fünf Minuten überzeugte. Kurz darauf erhielt sie eine Förderung der Klaus Tschira Stiftung und gründete 2015 ihre eigene Nachwuchsforschungsgruppe. Bis heute arbeiten die Mathematikerin und der Augenarzt in verschiedenen Projekten zusammen.
„Vertrauen ist unglaublich wichtig in der interdisziplinären Arbeit“, betont sie. Genauso entscheidend sei gegenseitiges Verständnis. Sie lernte die Grundlagen der Augenheilkunde, während ihre ärztlichen Partner die Prinzipien mathematischer Modelle verinnerlichten. „Ich bin froh, nicht direkt am Auge behandeln oder operieren zu müssen. Allein mit meinen mathematischen Fähigkeiten kann ich trotzdem helfen, reale Augenkrankheiten zu behandeln.“ Die Ärztinnen und Ärzte wiederum schätzen es, komplexe Berechnungen nicht selbst erarbeiten zu müssen. Neben der Zusammenarbeit mit Kliniken kooperiert Friedmann auch mit verschiedenen Unternehmen aus der Optik oder Pharmazie – zu ganz unterschiedlichen Fragestellungen. Diese Partnerschaften schätzt sie sehr, weil ihre Forschung dadurch noch stärker in die praktische Anwendung gelangt. Ein großer Vorteil: Am virtuellen Auge lassen sich auch ganz neuartige Ideen gefahrlos testen, ohne Tiere oder Menschen zu belasten.
Medikamente im digitalen Testlabor
Friedmanns Forscherinnen-Leidenschaft gilt Medikamentenvergleichen und der Entwicklung neuer Therapien gegen die altersbedingte feuchte Makuladegeneration. Bei dieser Erkrankung wachsen unkontrolliert neue Blutgefäße an der Makula – der Stelle der Netzhaut für das scharfe Sehen. Betroffene sehen dann Gegenstände im Blickzentrum verschwommen oder verzerrt. Ein Ansatzpunkt für Therapien sind VEGF-Moleküle (vascular endothelial growth factor), die das Wachstum von Blutgefäßen fördern. Das Spritzen von VEGF-Hemmern in den Glaskörper gehört zur Standardtherapie. „Das sind Antikörper, die sich an die Bösewichte kleben und sie inaktivieren“, beschreibt Friedmann. Beide werden früher oder später mit dem Kammerwasser aus dem Auge gespült, während die Bösewichte in der Retina unermüdlich nachproduziert werden.
Die Mathematikerin integriert pharmazeutische Modelle zu Bindungseigenschaften verschiedener Medikamente an die „Böswichte“ in das virtuelle Modell des Auges. Dadurch kann sie genau simulieren, wie die VEGF-Konzentrationen in bestimmten Regionen des Glaskörpers sinken – und wann sie wieder ansteigen. So lässt sich ermitteln, welche Dosierung optimal ist und wann eine erneute Injektion nötig wird.
Ihre Ergebnisse zeigen: Der Großteil des Wirkstoffs wird mit dem Kammerwasser direkt nach vorn aus dem Auge ausgespült, weil Injektionen nicht tief genug in den Glaskörper reichen. Außerdem wirken zwei Injektionen in kurzem Abstand besser als eine doppelte Dosis auf einmal. „Das Spritzen ist zwar unangenehm – aber ich zumindest würde alles tun, um unsere Welt in voller Schärfe und Farbe sehen zu können“, sagt Friedmann und blickt lächelnd auf die bunte Natur vor ihrem Fenster.
Dieser Beitrag erschien im Universitäts-Magazin publik 2025/3. Text: Vanessa Laspe.
Pressekontakt
Service für Presse und Medien (Presseanfragen, Expertenempfehlungen)
- Telefon
- +49 561 804-1961
- presse[at]uni-kassel[dot]de